Методологія ультрасонографічного дослідження антеролатеральної зв’язки колінного суглоба
ДУ “Інститут травматології та ортопедії НАМН України”, м. Київ
Методологія ультрасонографічного дослідження антеролатеральної зв’язки колінного суглоба
ДУ “Інститут травматології та ортопедії НАМН України”, м. Київ
Резюме. Ушкодження антеролатеральної зв’язки (АЛЗ) супроводжують понад половину розривів передньої хрестоподібної зв’язки. Утім, невизначеність у анатомії АЛЗ викликає багато питань щодо її візуалізації на УЗД, а результатів ультрасонографічних досліджень АЛЗ у науковій літературі в еру МРТ та КТ виявилось зовсім небагато.
Мета дослідження. Визначити оптимальну методику, способи та технічні прийоми для виявлення та поліпшення візуалізації АЛЗ за допомогою ультрасонографії.
Матеріали і методи. Ультразвукове дослідження АЛЗ проводилось у 30 здорових осіб без патології колінного суглоба на обох колінних суглобах за допомогою лінійного високочастотного датчика (ACUSON NX2 Elite, 10 МГц) при різних кутах згинання та ротації.
Результати та їх обговорення. Ультрасонографічно АЛЗ вдалось візуалізувати в усіх 30 пацієнтів як фібрилярну анізотропну структуру. Вираженість АЛЗ значною мірою відрізнялась між пацієнтами. Найлегше було знайти та добре візуалізувати її при розігнутому колінному суглобі, а оцінити цілісність та натяг при згинанні колінного суглоба під кутом 60° і при максимальній внутрішній ротації гомілки. Біля місця прикріплення АЛЗ до великогомілкової кістки ультрасонографічно у 100% пацієнтів виявлено добре помітний горбок, не описаний раніше, що значно полегшував її знаходження. У 26,67% пацієнтів без патології колінного суглоба та травм в анамнезі відзначалось порушення цілісності кортикального шару в місці прикріплення АЛЗ до великогомілкової кістки. Двошарову будову АЛЗ ультрасонографічно ідентифікувати не вдалось. Стегнова частина АЛЗ зазвичай вплітається в початкову частину малогомілкової колатеральної зв’язки і не відокремлюється від неї за даними ультрасонографії. У всіх 30 пацієнтів із відносно здоровими без травматичної патології колінними суглобами АЛЗ у контрлатеральних суглобах виглядали подібно, без статистично достовірних відхилень їх морфометричних параметрів.
Висновки. Ультрасонографія дозволяє візуалізувати, в тому числі й у русі, великогомілкову та стегнову частини АЛЗ, утім, майже не показує окремо меніскальні пучки. Для кращої візуалізації АЛЗ та оцінки її цілісності рекомендуємо починати її дослідження при розігнутому колінному суглобі, після чого проводити функціональні проби шляхом поперемінної внутрішньої та зовнішньої ротації гомілки при різних кутах згинання колінного суглоба. Орієнтирами початку АЛЗ є початок малогомілкової колатеральної зв’язки від латерального виростка стегнової кістки, а орієнтиром місця прикріплення – виявлений нами на УЗД у всіх хворих горбок на передньо-латеральній поверхні великогомілкової кістки позаду від горбка Gerdy, який є важливим орієнтиром, що дозволяє швидше, легше, впевненіше локалізувати великогомілкову порцію АЛЗ. На здоровому контрлатеральному суглобі АЛЗ може слугувати орієнтиром для порівняння при підозрі на її розрив.
Ключові слова: антеролатеральна зв’язка; ультрасонографія; методологія.
Вступ
Згідно з уявленнями, що існують на даний час, антеролатеральна зв’язка (АЛЗ) – важливий стабілізатор колінного суглоба щодо внутрішньої ротації гомілки. Перше згадування про цю структуру асоціюється із Segond [1], але сучасну назву вона отримала у 2007 році завдяки праці E.L. Vieira та ін. (2007) [2]. Ушкодження АЛЗ супроводжують понад половину розривів передньої хрестоподібної зв’язки (ПХЗ) [3] та мають зв’язок із ушкодженням латерального меніска. Утім, досі немає єдності в поглядах не лише на будову антеролатеральної зв’язки та її анатомічні особливості, а навіть на її існування [4]. Найчастіше виділяють стегнову (феморальну), великогомілкову (тібіальну), меніскальну порції зв’язки як три пучки [5, 6]. Інші виділяють поверхневу та глибоку частини, як два окремі пучки [7]. S. Claes та ін. (2013) додатково розрізняють меніскофеморальну та меніскотібіальну порції [1], а J.D. Kosy та ін. (2015) – кілька видів прикріплення до латерального меніска, але за винятком меніскофеморального [8]. З іншого боку, на свіжозаморожених трупах частина дослідників виявляє АЛЗ у 100% випадків анатомічних розтинів чи наближаються до 100% [9-12], деякі виявляють АЛЗ лише у 42,5% пацієнтів [13]. Водночас група вчених на чолі з P.B.A. Fardin (2017) не змогла виділити антеролатеральну зв’язку як окрему структуру в жодному випадку (щоправда, колінні суглоби були не свіжозаморожені, а витримані у 4% розчині формаліну) [4]. Немає єдності й у тому, чи є АЛЗ потовщенням капсули [10, 13], чи екстракапсулярною структурою [14]. S. Claes та ін. (2013) виділяють АЛЗ як окрему структуру, але так і не дають остаточної відповіді про те, чи є вона частиною капсули [1]. Розташування АЛЗ (проксимальне прикріплення) відносно латеральної колатеральної зв’язки більшістю дослідників вважається поверхневим [7, 11], що певною мірою говорить на користь того, що АЛЗ все ж таки є не потовщенням капсули суглоба, а окремою структурою, принаймні у якійсь частині.
Зрозуміло, що така невизначеність навіть у анатомії АЛЗ не дозволяє однозначно чітко уявляти усі аспекти її функції та викликає багато питань щодо її візуалізації на УЗД та МРТ.
Враховуючи поверхневе розташування АЛЗ, ультрасонографія виглядає перспективним методом дослідження, не менш перспективним, ніж МРТ, який до того ж дозволяє провести дослідження цієї зв’язки у русі, оцінити ступінь натягнення та навіть допомогти в уточненні її ролі. На жаль, навіть консенсус із АЛЗ [15] не може бути остаточною крапкою у розумінні анатомії АЛЗ, а відповідно й у поясненні того, що саме ми насправді бачимо під час ультрасонографії: капсулу суглоба, окрему зв’язку або капсулярну зв’язку, глибокі чи задні пучки іліотібіального тракту, або інші структури, адже питання анатомії мають розв’язуватись не шляхом консенсусу, а шляхом анатомічних досліджень. При цьому, як ми бачимо, навіть анатомічні дослідження можуть виявлятись не такими вже й безапеляційними. Учасники консенсусу з АЛЗ порівняли ситуацію з нею із подібною ситуацією з медіальною пателофеморальною зв’язкою, коли на світанку вивчення її анатомії та ролі у стабільності надколінка не всі анатомічні дослідження виявляли її взагалі [15]. Така варіабельність анатомії АЛЗ може бути пояснена також тим, що різними вченими насправді досліджуються різні анатомічні структури.
Метою дослідження було визначити оптимальну методику, способи та технічні прийоми для виявлення та поліпшення візуалізації антеролатеральної зв’язки за допомогою ультрасонографії.
Матеріали і методи
Ультразвукове дослідження антеролатеральних зв’язок проводилось у 30 здорових осіб без патології колінного суглоба на обох колінних суглобах за допомогою лінійного високочастотного датчика (ACUSON NX2 Elite, 10 МГц) у положенні пацієнта на спині спочатку із розігнутим колінним суглобом у нейтральній (0°) ротації, потім у положенні згинання колінного суглоба під кутами 15°, 30°, 60° та 90° так само в нейтральній ротації (0°), та в максимальній внутрішній та зовнішній ротації при кожному куті згинання. Власне кут ротації не оцінювали та жорстко не встановлювали через варіабельність цього показника між пацієнтами, особливо різних вікових груп. Вимогою була максимальна пасивна ротація. Оцінювалась якість візуалізації АЛЗ на всьому протязі та якість візуалізації окремих її частин (порцій) – стегнова (феморальна – Ф), великогомілкова (тібіальна – Т), проксимальна та дистальна меніскальні (МП та МД відповідно). Відмічалась візуалізація окремо один від одного поверхневого та глибокого листків. Антеролатеральна зв’язка оцінювалась як у косій корональній проекції уздовж ходу більшої частини її волокон, так і в поперечному перетині. Ультрасонографічна техніка полягала у виявленні горбка Gerdy, потім у візуалізації іліотібіального тракту, що починається від нього. Датчик розміщується паралельно до іліотібіального тракту та зміщується назад, де розташована антеролатеральна зв’язка. Якщо одразу візуалізувати її не вдається, то візуалізується латеральна колатеральна зв’язка, а АЛЗ шукаємо попереду від неї, але позаду від іліотібіального тракту, хоча частково антеролатеральна зв’язка може і прикриватись останнім. Якщо у повністю розігнутому положенні одразу знайти АЛЗ не вдається, то колінний суглоб згинається, а пошуки продовжуються при різних кутах згинання та ротації.
Датчик встановлюють паралельно напрямку антеролатеральної зв’язки. Зазвичай пропонується встановлювати його під кутом 20° відкритим дистально щодо малогомілкової колатеральної зв’язки [16], хоча враховуючи анатомічні варіації місця початку антеролатеральної зв’язки, це не є аксіомою. У пацієнтів із вираженими нерівностями антеролатеральної поверхні колінного суглоба (найчастіше у худорлявих чоловіків), у яких поверхня шкіри прилягає до ультрасонографічного датчика щільно не по всій поверхні, рекомендується використовувати гелеві подушечки, які полегшують виявлення антеролатеральної зв’язки, втім, не змінюють деталізації при її візуалізації [17]. Важливим орієнтиром для пошуку та візуалізації антеролатеральної зв’язки є arteria inferior lateralis genus, яка разом із однойменними венами проходить глибше антеролатеральної зв’язки, а точніше між нею та меніском [1, 6, 18, 19].
Результати та їх обговорення
Більшість дослідників сходиться у тому, що легше візуалізувати антеролатеральну зв’язку при зігнутому колінному суглобі. Так, одні дослідники проводять ультрасонографічне дослідження АЛЗ у положенні згинання колінного суглоба під кутом 90° [20], інші – під кутом 30° [17] або 30-60° [21]. Утім, оптимальний кут згинання колінного суглоба, при якому АЛЗ візуалізується найкраще та виявляється найчастіше/ найлегше, не визначено. Біомеханічне експериментальне дослідження E.M. Parsons та ін. (2015) [22], яке показало, що АЛЗ є основним стабілізатором щодо внутрішньої ротації гомілки при кутах згинання в колінному суглобі 60-75°, є підставою для припущення: АЛЗ може візуалізуватись найкраще при таких кутах згинання і внутрішній ротації гомілки. При цих же кутах згинання стабілізаційний вплив ПХЗ на внутрішню ротацію гомілки, навпаки, зменшувався. Тому ми можемо припускати найбільший натяг АЛЗ при цих кутах згинання, а отже, і кращу її візуалізацію. Проте таких ультрасонографічних досліджень виявлено не було. До того ж на візуалізацію впливають й інші фактори – зокрема накладання на АЛЗ та найближчі до неї ділянки інших анатомічних структур (фібулярної колатеральної зв’язки та іліотібіального тракту), яке також змінюється при різних кутах згинання у колінному суглобі. Тому кращий натяг антеролатеральної зв’язки може відбуватись у положенні, коли вона більше перекривається іншими анатомічними структурами. Так, J. Capo та ін. (2017) вважають, що іліотібіальний тракт у дистальних відділах АЛЗ перекриває останню та не дозволяє відрізнити її від волокон іліотібіального тракту [21]. Однак якщо добре переглянути анатомію АЛЗ навіть на рівні сьогоднішніх знань та розбіжностей між дослідниками, стає очевидним принципово різний напрямок волокон АЛЗ та іліотібіального тракту, принаймні при згинанні колінного суглоба. Проте питання оптимального положення колінного суглоба для найкращої візуалізації антеролатеральної зв’язки залишається відкритим.
За допомогою ультрасонографії АЛЗ вдалось візуалізувати у всіх 30 пацієнтів, утім, її вираженість значною мірою відрізнялась від ледь помітної до добре вираженої. Найлегше знайти та добре візуалізувати АЛЗ було при розігнутому колінному суглобі (у 24 пацієнтів), а оцінити цілісність та натяг при згинанні колінного суглоба під кутом 60° і в максимальній внутрішній ротації гомілки (у цих же 24 пацієнтів). У решти пацієнтів більш зручним було дослідження АЛЗ в інших положеннях колінного суглоба. У всіх хворих пошук АЛЗ полегшувала поперемінна ротація (внутрішня-зовнішня) при згинанні колінного суглоба. Таким чином, ми пропонуємо виконати першу спробу візуалізувати АЛЗ у розігнутому положенні колінного суглоба, а для функціональних проб із метою аналізу стану, цілісності та натягу АЛЗ застосовувати згинання колінного суглоба з поперемінною ротацією гомілки.
Антеролатеральна зв’язка виглядає зазвичай як фібрилярна анізотропна структура, при травмуванні якої в ультразвуковому зображенні з’являються ділянки зниженої ехогенності, що відповідає даним більшості дослідників [23], та спостерігається нечіткість її контурів. Відмінності в ехогенності АЛЗ можуть бути пов’язані з кутом встановлення датчика та його просторовим розташуванням щодо напрямку хода волокон – ефект анізотропії ультразвукового променя.
Цікаво, що біля місця прикріплення антеролатеральної зв’язки до великогомілкової кістки ультрасонографічно у 100% пацієнтів візуалізувався добре помітний горбок, який був менший за горбок Gerdy, втім, був чітко виражений та значно полегшував знаходження антеролатеральної зв’язки (рис. 1, 2).
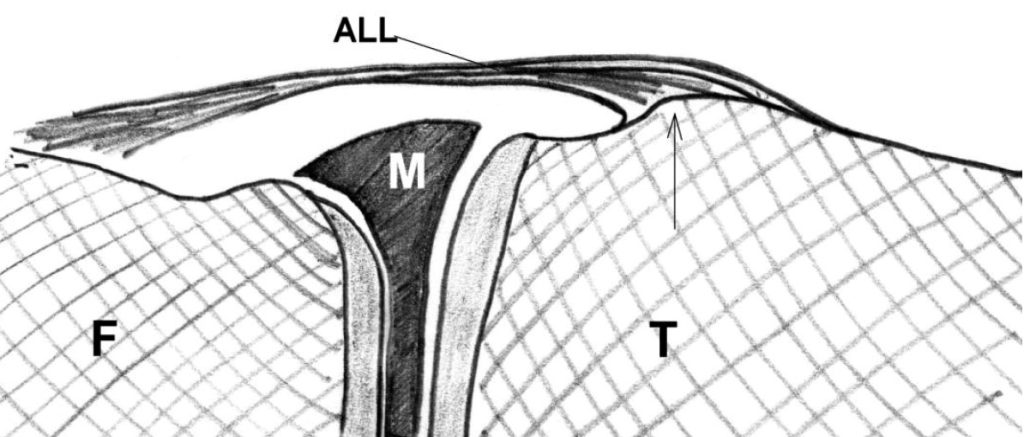
Рис. 1. Схематичне зображення горбка у місці прикріплення антеролатеральної зв’язки до великогомілкової кістки та узагальнене схематичне зображення антеролатеральної зв’язки, як ми бачимо її на УЗД. ALL – антеролатеральна зв’язка, F – стегнова кістка (латеральний виросток), M – латеральний меніск, T – великогомілкова кістка. Стрілкою відмічено горбок у місці прикріплення антеролатеральної зв’язки до великогомілкової кістки
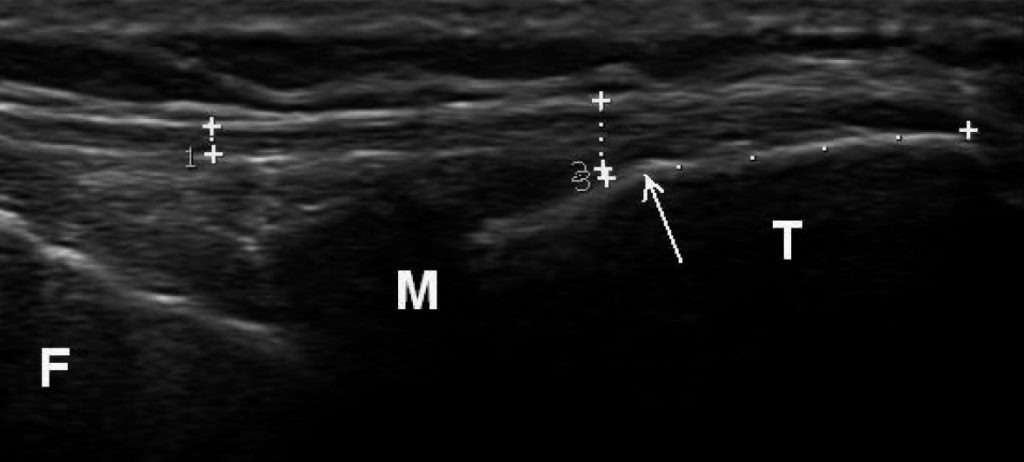
Рис. 2. Антеролатеральна зв’язка та її місце прикріплення до великогомілкової кістки. Антеролатеральна зв’язка позначена знаками +. Де 1 – її мінімальна товщина 1 мм, 2 – товщина у місці прикріплення до великогомілкової кістки 2,5 мм, 3 – довжина зони прикріплення до великогомілкової кістки 13,2 мм. F – стегнова кістка (латеральний виросток), M – латеральний меніск, T – великогомілкова кістка. Стрілкою відмічено горбок у місці прикріплення антеролатеральної зв’язки до великогомілкової кістки
В одних і тих самих пацієнтів його вираженість залежала від положення датчика, тому, хоча зазвичай він виявлявся, для візуалізації АЛЗ на всьому протязі іноді потрібно було інше положення датчика, коли горбок був не так виражений (рис. 2). Проте у більшості випадків горбок виглядає досить виразно (рис. 3). Рентгенологічно він зазвичай не виявляється, на МРТ-зображеннях виявляється не постійно.

Рис. 3. Антеролатеральна зв’язка на всьому протязі. Комбіноване зображення. Антеролатеральна зв’язка позначена стрілкою. F – стегнова кістка (латеральний виросток), M – латеральний меніск, T – великогомілкова кістка. У квадраті бачимо судини, що типово розташовуються між меніском та антеролатеральною зв’язкою. У стегновій частині чіткого прикріплення не видно, натомість, виходячи з ультрасонографічної картини, волокна антеролатеральної зв’язки вплітаються у волокна фібулярної колатеральної
Тому ми пропонуємо користуватись ним як одним з анатомічних орієнтирів для пошуку місця прикріплення дистальної частини антеролатеральної зв’язки колінного суглоба. Ми припускаємо, що цей горбок може бути більш вираженим у спортсменів, на що вказують наші попередні дані, і що саме він і відривається при переломі Segond. Ймовірно, МРТ гірше візуалізує кісткову тканину, хоча у деяких пацієнтів ми бачимо горбок і на МРТ (рис. 4), а при рентгенографії цей горбок перекривається іншими ділянками кістки, так само, як ми зазвичай не бачимо і горбка Gerdy. Цей горбок з’являється в місці прикріплення АЛЗ до великогомілкової кістки в анатомічних зрізах у роботі H. Nasu та ін. (2018) [24]. Автори говорять про збільшення ширини прикріплення капсули колінного суглоба до кістки у цій зоні (у порівнянні із сусідніми) та наявність у ній некальцифікованого фіброзного хряща за даними гістологічного дослідження, що свідчить, за їхніми словами, про суттєві механічні навантаження. Утім, дослідники, вказуючи на більші навантаження та ширшу зону прикріплення фіброзної частини суглобової капсули в цій зоні (8,6 мм), все ж таки не змогли виділити АЛЗ як окрему екстракапсулярну структуру. Проте слід зазначити, що їх дослідження проводилось на витриманих у формаліні трупних колінних суглобах, що, як ми бачимо з попередніх досліджень, погіршувало результати виявлення АЛЗ, а середній вік загиблих був 83 роки, що також могло впливати на вираженість зв’язок. До того ж зрізи проводились вертикально (уздовж осі кінцівки), а не під кутом 20°, як за традиційними уявленнями проходить антеролатеральна зв’язка.
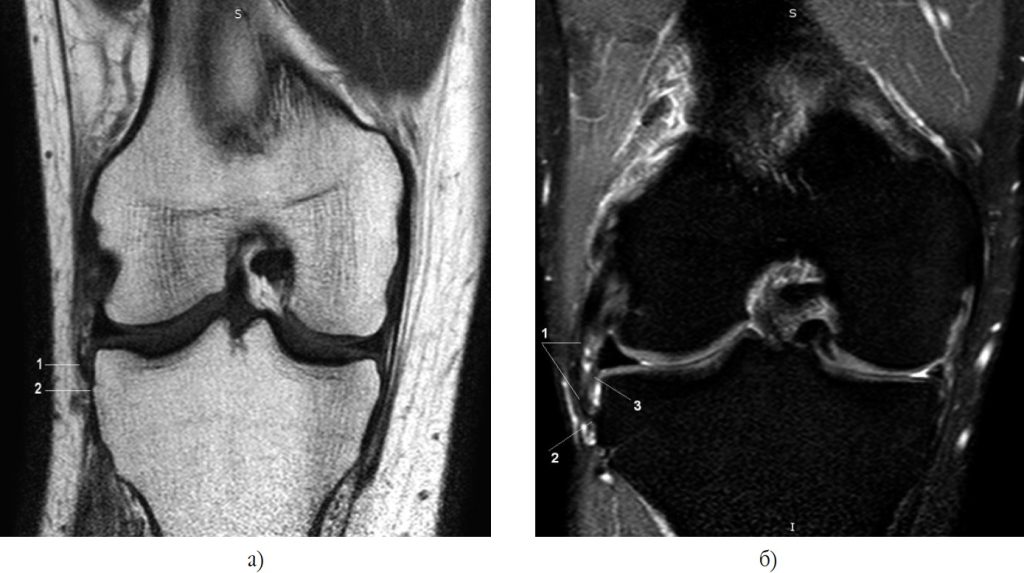
Рис. 4. МРТ-зображення антеролатеральної зв’язки (1) та горбка (2) на великогомілковій кістці, до якого вона кріпиться; меніскальна порція антеролатеральної зв’язки (3)
Nasu та ін. (2020) в опублікованому в квітні 2020 року дослідженні представили антеролатеральну зв’язку як щільну структуру, що хоча і має вигляд тяжа, який натягується при згинанні та внутрішній ротації, проте є не окремою зв’язкою, а комплексом фіброзних тканин із листоподібною будовою, що швидше нагадує апоневротичну тканину [25]. З іншого боку, наявність у місці прикріплення до великогомілкової кістки за даними частини з вчених цієї ж групи в попередніх роботах “ентезису” та некальцифікованого фіброзного хряща свідчить про суттєві механічні навантаження [24] та є типовою для зони прикріплення до кістки зв’язок та сухожилків [26, 27]. До того ж наявність кількох структур, що об’єднуються в одному “ентезисі”, не є таким вже незвичним явищем в анатомії людини та відзначається в різних ділянках [26, 28]. Тому кількашарова структура АЛЗ загалом не заважає їй бути зв’язкою. Вона вже була описана в роботі C.P. Helito та ін. [7]. До того ж C.P. Helito та ін. (2013) гістологічно оцінили АЛЗ саме як зв’язку [10]. У будь-якому разі, навіть якщо АЛЗ виявиться зрештою апоневрозом, то механічні властивості апоневрозу також можуть бути суттєвими [29].
У 8 пацієнтів (26,67%) без клінічно вираженої патології колінного суглоба та суттєвих травм в анамнезі відзначалось порушення цілісності кортикального шару в місці прикріплення антеролатеральної зв’язки до великогомілкової кістки (рис. 5).
Це може бути поясненням розходження результатів ультрасонографії та МРТ описаних як травматичне порушення кортикального шару M. Faruch Bilfeld (2018) [16], а також виявлення порушень кортикального шару великогомілкової кістки за даними УЗД у 8 разів частіше, ніж МРТ [23]. Ймовірно, така ультрасонографічна картина зумовлена хронічним перевантаженням та/або травматизацією зони інсерції зв’язки, не виключено, що в частині випадків навіть із дитячого або підліткового віку. Усі виявлені нами пацієнти з такою ультрасонографічною картиною були або спортсменами, або старшими за 35 років. Тому важко стверджувати, що нерівність кортикального шару, за даними УЗД, у зоні прикріплення АЛЗ до великогомілкової кістки без інших ознак, як, наприклад, крововилив чи набряк, є УЗД-ознакою відривного перелому кортикального шару.
Відповідно до результатів нещодавно проведених досліджень H. Nasu та ін. (2020) щодо анатомії антеролатеральної капсули суглоба, цей горбок може відповідати зоні прикріплення суглобової капсули [24]. Зона прикріплення антеролатеральної зв’язки до великогомілкової кістки, за отриманими нами даними УЗД, досить широка у всіх пацієнтів та вкриває поверхню цього горбка. Це відповідає зоні прикріплення капсули суглоба за H. Nasu [24]. У більшості пацієнтів не вдається чітко відокремити ультрасонографічно АЛЗ від підлеглої капсули суглоба на всьому протязі, втім, у двох пацієнтів (6,67%) на більшій чи меншій довжині ходу зв’язки ми змогли побачити окремо і підлеглу капсулу через різний напрямок волокон капсули (поздовжній) та АЛЗ (косий). Ймовірно, покращення роздільної здатності ультрасонографічного датчика дозволить визначити це більш впевнено та у більшої кількості пацієнтів. Проте ми поки не можемо за допомогою УЗД зробити висновок про те, що АЛЗ є окремою екстракапсулярною структурою чи потовщенням капсули суглоба, принаймні у більшості пацієнтів.
Двошарову будову АЛЗ ультрасонографічно ідентифікувати не вдалось у жодному випадку. І хоча у двох пацієнтів АЛЗ візуалізувалась окремо від капсули суглоба, ця відокремленість не була очевидною у більшості пацієнтів.
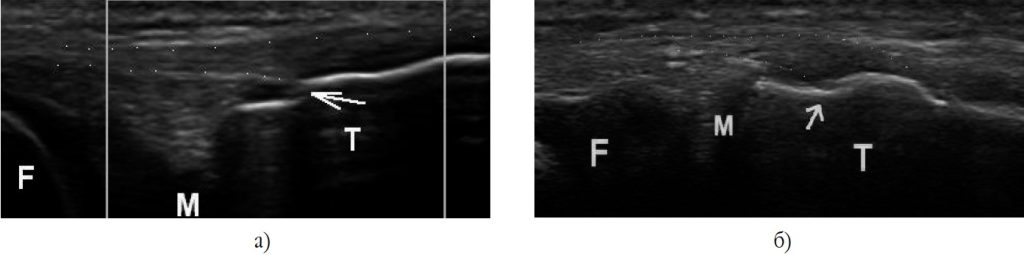
Рис. 5. Порушення цілісності кортикального шару в місці прикріплення антеролатеральної зв’язки до великогомілкової кістки (позначено стрілкою) у пацієнтів без патології колінного суглоба та його травм в анамнезі. F – стегнова кістка (латеральний виросток), M – латеральний меніск, T – великогомілкова кістка. Точками відмічено контури антеролатеральної зв’язки
Стегнова частина АЛЗ зазвичай візуалізується добре на відміну від тверджень попередніх дослідників, однак, згідно з отриманими під час ультрасонографії даними, вона вплітається в початкову частину фібулярної колатеральної зв’язки і не відокремлюється від неї ультрасонографічно. Тому при ушкодженні проксимальної частини фібулярної колатеральної зв’язки теоретично можна очікувати ушкодження й АЛЗ. Таким чином, за даними УЗД, ми бачимо анатомічну будову АЛЗ як на рис. 1.
Насправді ультрасонографічних досліджень антеролатеральної зв’язки в науковій літературі в еру МРТ та КТ виявилось зовсім небагато. Звісно, результати досліджень залежать і від параметрів та якості апарату, і від досвіду дослідника. Так, Faruch Bilfeld та ін. [16] виявляли антеролатеральну зв’язку в усіх обстежених колінних суглобах, що перевищує результати навіть деяких анатомічних та МРТ-досліджень. Причому великогомілкову порцію виявляли також у 100%, а прикріплення до стегнової кістки – у 96%. Меніскальні пучки волокон дослідникам побачити під час ультрасонографії не вдалось. Це відповідає отриманим нами результатам щодо великогомілкової та меніскальної порцій зв’язки, проте чітко виявити ультрасонографічно стегнове прикріплення антеролатеральної зв’язки вдається рідко, оскільки у більшості пацієнтів ми спостерігаємо переплітання волокон із проксимальною порцією фібулярної колатеральної зв’язки.
Частина дослідників вважає, що АЛЗ ушкоджується переважно у великогомілковій її частині. Однак не виключено, що це пов’язано лише з кращою її візуалізацією. Так, дослідження S. Panda та ін. (2019) показало лише незначно більший відсоток ушкоджень тібіальної порції АЛЗ у порівнянні з іншими порціями [23]. Так само за результатами дослідження 2019 року [30] не було виявлено будь-якої винятковості дистальних ушкоджень АЛЗ за даними МРТ-досліджень, а натомість підтверджено попередні припущення про дуже тісний зв’язок і, можливо, нероздільність АЛЗ з антеролатеральною капсулою, що частина вчених раніше називала антеролатеральним комплексом. А у публікації 2020 року [31] представлені зображення МРТ із ушкодженнями стегнової частини АЛЗ та її меніскальної порції.
Таким чином, хоча наші дані і відрізняються від результатів Faruch Bilfeld та ін. [16], наше дослідження в цілому підтверджує їх концепцію про те, що УЗД дозволяє значно частіше та краще візуалізувати великогомілкову та стегнову частини АЛЗ (меніскальну майже не бачимо), у той час як МРТ дозволяє частіше та краще візуалізувати й оцінити меніскальну частину АЛЗ.
Актуальним є питання – чи можемо ми порівнювати АЛЗ на ушкодженому колінному суглобі та здоровому контрлатеральному та очікувати, що вони в нормі мають виглядати однаково на МРТ та ультрасонографії, якщо навіть в анатомічних препаратах частота виявлення АЛЗ у правому та лівому колінному суглобах відрізняється [13]. Це має значення для порівняння антеролатеральної зв’язки у травмованому колінному суглобі у віддалений період після травми, коли ця зв’язка могла вже зростись нормально чи з подовженням, або не зростись, або виявитись відсутньою взагалі, з контрлатеральним здоровим суглобом. Тобто чи можемо ми бути впевнені, що антеролатеральна зв’язка контрлатерального здорового колінного суглоба може бути контролем для порівняння з нею цієї ж зв’язки на травмованому колінному суглобі. Для цього ми кожному пацієнту проводили дослідження антеролатеральної зв’язки на обох колінних суглобах. Можемо стверджувати, що в усіх відносно здорових без травматичної патології колінних суглобах (30 добровольців) антеролатеральні зв’язки у правому та лівому колінних суглобах виглядали подібно, без статистично достовірних відхилень у їхніх морфометричних параметрах. Тому, ми вважаємо, що антеролатеральна зв’язка здорового контрлатерального суглоба може слугувати орієнтиром для аналізу цієї зв’язки на травмованому суглобі.
Таким чином, ультрасонографічні дослідження антеролатеральної зв’язки не лише є важливими з точки зору перспективи діагностики її ушкоджень, але й доповнюють наші уявлення про її структуру та функцію. Проте ультрасонографічні характеристики нормальної антеролатеральної зв’язки все ще вимагають уточнення, для того щоб мати точку відліку при діагностиці її пошкоджень, особливо у віддалений період після травми.
Ультрасонографічна візуалізація антеролатеральної зв’язки ускладнюється її малою товщиною та близьким розташуванням сусідніх структур. Нерідко за великогомілкову частину АЛЗ приймається іліотібіальний тракт, тому важливо прослідковувати АЛЗ по всьому її ходу, щоб переконатись у правильній анатомії обох її точок фіксації.
Висновки
На підставі отриманих даних можемо стверджувати, що результати ультрасонографічного дослідження дозволяють легко та достатньо якісно візуалізувати, у тому числі й в русі, великогомілкову та стегнову частини антеролатеральної зв’язки, проте майже не показують окремо меніскальні пучки, а також, що у більшості випадків і за відсутності патології менісків антеролатеральна зв’язка натягується при зігнутому положенні колінного суглоба та при внутрішній ротації гомілки.
Візуалізація АЛЗ можлива при будь-якому положенні колінного суглоба, втім, на розігнутому колінному суглобі було зазвичай легше та швидше візуалізувати її первинно. Для кращої візуалізації АЛЗ та оцінки її цілісності рекомендуємо проводити її функціональні проби шляхом поперемінної внутрішньої та зовнішньої ротації гомілки при різних кутах згинання колінного суглоба, результати більш інформативні при згинанні під кутом 60°.
Орієнтирами початку АЛЗ є початок малогомілкової колатеральної зв’язки від латерального виростка стегнової кістки, а орієнтиром місця прикріплення – виявлений нами на УЗД у всіх хворих горбок на передньолатеральній поверхні великогомілкової кістки позаду від горбка Gerdy, який є важливим орієнтиром, що добре візуалізується та дозволяє швидше, легше, впевненіше локалізувати великогомілкову порцію АЛЗ.
Конфлікт інтересів. Автори заявляють про відсутність конфлікту інтересів під час підготовки статті.
References
- Claes S, Vereecke E, Maes M, Victor J, Verdonk P, Bellemans J. Anatomy of the anterolateral ligament of the knee. J Anat. 2013;223(4):321-328.
- Vieira EA, da Silva RT, Berlfein PA, Abdalla RJ, Cohen M. An anatomic study of the iliotibial tract. Arthroscopy. 2007;23(3):269–74.
- Lee DW, Lee JH, Kim JN, Moon SG, Kim NR, Kim DH, Kim JG. Evaluation of Anterolateral Ligament Injuries and Concomitant Lesions on Magnetic Resonance Imaging After Acute Anterior Cruciate Ligament Rupture. Arthroscopy. 2018;34(8):2398-2406. doi: 10.1016/j.arthro.2018.02.048.
- Fardin PBA, Lizardo JHF, Baptista JDS. Study of the Anterolateral Ligament of the Knee in Formalin-Embedded Cadavers. Acta Ortop Bras. 2017;25(2):89-92. doi:10.1590/1413-785220172502162204.
- Helito CP, Demange MK, Helito PV, et al. Evaluation of the anterolateral ligament of the knee by means of magnetic resonance examination. Rev Bras Ortop. 2015;50(2):214-219. doi:10.1016/j. rboe.2015.03.009.
- Helito CP, Helito PV, Costa HP, Bordalo-Rodrigues M, Pecora JR, Camanho GL, Demange MK. MRI evaluation of the anterolateral ligament of the knee: assessment in routine 1.5-T scans. Skeletal Radiol. 2014;43(10):1421-7. doi:10.1007/s00256-014-1966-7.
- Helito CP, do Amaral C Jr, Nakamichi YD, Gobbi RG, Bonadio MB, Natalino RJ, Pécora JR, Cardoso TP, Camanho GL, Demange MK. Why Do Authors Differ With Regard to the Femoral and Meniscal Anatomic Parameters of the Knee Anterolateral Ligament?: Dissection by Layers and a Description of Its Superficial and Deep Layers. Orthop J Sports Med. 2016;4(12):2325967116675604. doi:10.1177/2325967116675604.
- Kosy JD, Mandalia VI, Anaspure R. Characterization of the anatomy of the anterolateral ligament of the knee using magnetic resonance imaging. Skeletal Radiol. 2015;44(11):1647-53. doi:10.1007/ s00256-015-2218-1.
- Vincent JP, Magnussen RA, Gezmez F, Uguen A, Jacobi M, Weppe F, Al-Saati MF, Lustig S, Demey G, Servien E, Neyret P. The anterolateral ligament of the human knee: an anatomic and histologic study. Knee Surg Sports Traumatol Arthrosc. 2012;20(1):147-52. doi: 10.1007/s00167-011-1580-3.
- Helito CP, Demange MK, Bonadio MB, Tírico LE, Gobbi RG, Pécora JR, Camanho GL. Anatomy and Histology of the Knee Anterolateral Ligament. Orthop J Sports Med. 2013;1(7):2325967113513546. doi: 10.1177/2325967113513546.
- Caterine S, Litchfield R, Johnson M, Chronik B, Getgood A. A cadaveric study of the anterolateral ligament: reintroducing the lateral capsular ligament. Knee Surg Sports Traumatol Arthrosc. 2015;23(11):3186-95. doi:10.1007/s00167-014-3117-z.
- Kennedy MI, Claes S, Fuso FA, Williams BT, Goldsmith MT, Turnbull TL, Wijdicks CA, LaPrade RF. The Anterolateral Ligament: An Anatomic, Radiographic, and Biomechanical Analysis. Am J Sports Med. 2015;43(7):1606-15. doi:10.1177/0363546515578253.
- Cho HJ, Kwak DS. Anatomical Consideration of the Anterolateral Ligament of the Knee. Biomed Res Int. 2019 Apr 11;2019:5740473. doi: 10.1155/2019/5740473.
- Dodds A, Halewood C, Gupte C, et al. The anterolateral ligament anatomy, length changes and association with the Segond fracture. Bone Joint J. 2014;96:325-331.
- Sonnery-Cottet B, Daggett M, Fayard JM, et al. Anterolateral Ligament Expert Group consensus paper on the management of internal rotation and instability of the anterior cruciate ligamentdeficient knee. J Orthop Traumatol. 2017. doi: 10.1007/s10195-017-0449-8.
- Faruch BM, Cavaignac E, Wytrykowski K, Constans O, Lapègue F, Chiavassa GH, Larbi A, Sans N. Anterolateral ligament injuries in knees with an anterior cruciate ligament tear: contribution of ultrasonography and MRI. Eur Radiol 2018; 28: 58–65. doi: 10.1007/ s00330-017-4955-0.
- Argento G, Vetrano M, Cristiano L, Suarez T, Bartoloni A, Erroi D, Ferretti A, Vulpiani MC. Ultrasonographic assessment of the anterolateral ligament of the knee in healthy subjects. Muscles Ligaments Tendons J. 2018;7(3):485-490. doi:10.11138/mltj/2017.7.3.485.
- Van Dyck P, De Smet E, Lambrecht V, Heusdens CH, Van Glabbeek F, Vanhoenacker FM, Gielen JL, Parizel PM. The Anterolateral Ligament of the Knee: What the Radiologist Needs to Know. Semin Musculoskelet Radiol. 2016;20(1):26-32. doi:10.1055/s-0036-1579679. 19. Oshima T, Nakase J, Numata H, Takata Y, Tsuchiya H. Ultrasonography imaging of the anterolateral ligament using realtime virtual sonography. Knee. 2016;23(2):198–202.
- Cavaignac E, Laumond, Reina GN, Wytrykowski K, Murgier J, Faruch M, Chiron P. How to test the anterolateral ligament with ultrasound. Arthrosc Tech 2017;7:e29–e31.
- Capo J, Kaplan DJ, Fralinger DJ, Adler RS, Campbell KA, Jazrawi LM, Alaia MJ. Ultrasonographic visualization and assessment of the anterolateral ligament. Knee Surg Sports Traumatol Arthrosc 2017; 25: 3134–3139.
- Parsons EM, Gee AO, Spiekerman C, Cavanagh PR. The biomechanical function of the anterolateral ligament of the knee. Am J Sports Med. 2015;43(3):669-674. doi:10.1177/0363546514562751. 23. Panda S, Sravanthi J, Kejriwal GS, Madhavi C. Evaluation of Anterolateral Ligament of Knee Using USG and MRI in Cases of Anterior Cruciate Ligament Tear. International Journal of Anatomy, Radiology and Surgery. 2020;9(1): RO16-RO19. DOI: 10.7860/ IJARS/2020/42797:2531.
- Nasu H, Nimura A, Sugiura S, Fujishiro H, Koga H, Akita K. An anatomic study on the attachment of the joint capsule to the tibia in the lateral side of the knee. Surg Radiol Anat. 2018;40(5):499-506. doi:10.1007/s00276-017-1942-8.
- Nasu H, Nimura A, Yamaguchi K, Akita K. Morphology of the anterolateral ligament: a complex of fibrous tissues spread to the anterolateral aspect of the knee joint. Anat Sci Int (2020). [published online ahead of print, 2020 Apr 28]. https://doi.org/10.1007/ s12565-020-00543-1.
- Benjamin M, Moriggl B, Brenner E, Emery P, McGonagle D, Redman S. The ‘enthesis organ’ concept – why enthesopathies may not present as focal insertional disorders. Arth Rheum. 2004a;50:3306–3313.
- Rufai A, Ralphs JR, Benjamin M. Structure and histopathology of the insertional region of the human Achilles tendon. J Orthop Res. 1995;13:585–593.
- Moriggl B, Kumai T, Milz S, Benjamin M. The structure and histopathology of the ‘enthesis organ’ at the navicular insertion of the tendon of tibialis posterior in man. J Rheumatol. 2003;30:508–517. 29. Muramatsu T, Muraoka T, Takeshita D, Kawakami Y, Hirano Y, Fukunaga T. Mechanical properties of tendon and aponeurosis of human gastrocnemius muscle in vivo. J Appl Physiol (1985). 2001;90(5):1671-1678. doi:10.1152/jappl.2001.90.5.1671.
- Ferretti A, Monaco E, Redler A, Argento G, De Carli A, Saithna A, Helito PVP, Helito CP. High Prevalence of Anterolateral Ligament Abnormalities on MRI in Knees With Acute Anterior Cruciate Ligament Injuries. A Case-Control Series From the SANTI Study Group. The Orthopaedic Journal of Sports Medicine 2019, 7(6), 2325967119852916, DOI: 10.1177/2325967119852916.
- Hegaze A, Khashoggi K, Al-Sayyad MJ, Hafiz R, Alqrache A, Mustafa HN. Correlation between ACL injury and involvement of the anterolateral ligament: A retrospective study. Current Orthopaedic Practice 2020, 31(1):23-29.
Methodology of ultrasonographic examination of the anterolateral ligament of the knee joint
Kostrub O.O., Kotiuk V.V., Osadcha L.Ye., Luchko R.V., Didukh P.V., Vadziuk N.S.
SI “Institute of Traumatology and Orthopedics of NAMS of Ukraine”, Kyiv
Summary. Injury of the anterolateral ligament (ALL) accompanies more than half of the anterior cruciate ligament ruptures. However, the uncertainty in the anatomy of ALL raises many questions regarding its visualization on ultrasound. There are also very few ultrasonographic studies of the ALL in the scientific literature in the era of MRI and CT.
Objective: to determine the optimal methods and techniques for identifying and improving the visualization of the ALL with ultrasonography.
Materials and Methods. ALL ultrasonography was performed in 30 healthy volunteers without pathology of the knee joint on both knee joints using a linear highfrequency sensor (ACUSON NX2 Elite, 10 MHz) at different angles of bending and rotation.
Results. Ultrasonography was able to visualize the ALL in all 30 patients as a fibrillar anisotropic structure. The distinctiveness of the ALL was significantly different between patients. It was easiest to find and visualize it well with an extended knee joint, and to assess the integrity and tension when bending the knee joint at an angle of 60° and in the maximum internal rotation of the lower leg. A clearly visible tubercle was revealed by ultrasonography at the site of attachment of the ALL to the tibia in 100% of patients, which has not been described previously and greatly facilitates its finding. There was a history of a violation of the integrity of the cortical layer at the site of attachment of the ALL to the tibia in 26.67% of patients without pathology of the knee joint and injuries. Ultrasonographic identification of the two-layer structure of the ALL failed. The femoral part of the ALL is usually woven into the initial part of the fibular collateral ligament and cannot be separated ultrasonographically from it. In all 30 patients with relatively healthy knee joints without traumatic pathology, the ALL in the contralateral joints looked similar, without statistically significant deviations in their morphometric parameters.
Conclusions. Ultrasonography visualizes the tibial and femoral parts of the ALL particularly but not exclusively during movements; however, it almost does not show meniscus bundles separately. For a better visualization of the ALL and assessment of its integrity, we recommend starting its research with an extended knee joint, and then performing functional tests by alternating internal and external rotation of the lower leg at different angles of flexion of the knee joint. The starting point of the ALL is the origin of the fibular collateral ligament from the lateral condyle of the femur, and the reference point of attachment is the tubercle on the anterolateral surface of the tibia posterior to Gerdy tubercle uncovered by us with ultrasonography in all the patients, which is an important reference point that allows faster, easier, and more confident localization of the ALL tibial portion insertion site. On a healthy contralateral joint, the ALL can serve as a reference for comparison if its rupture is suspected.
Key words: anterolateral ligament; ultrasonographу; methodology.